Le 28 mai 2020, l’Ordre a organisé une assemblée publique avec l’Association des technologues dentaires de l’Ontario (ADTO) pour présenter plusieurs facettes de la COVID-19 et les répercussions sur les TDR, les patients, le public et les autres fournisseurs de soins de santé. L’un des principaux sujets de discussion a été le Guide de retour à la pratique pour les TDR,publié le 22 mai 2020 et révisé le 4 juin 2020. À la fin de l’assemblée publique, les TDR ont eu l’occasion de poser des questions sur ces directives et de nombreuses questions précieuses ont été posées. Depuis lors, nous en avons reçu beaucoup d’autres par e-mail et par l’ADTO. Ces questions ont été compilées et peuvent être examinées ci-dessous.
Q: Comment pouvons-nous dépister les patients lorsqu’ils arrivent sur le lieu de travail?
R : Desrecautions de contact/gouttelettes p pour les personnes quieffectuent le dépistage des patients (dépistages) devraient être en place. Les écrans devraient idéalement être derrière un plexiglas barrière pour protéger contre la propagation du contact / gouttelette. Si l’un n’est pas disponible,les créenaires doivent maintenir une distance physique de deux mètress distance par rapport au patient. Les dépisteurs qui n’ont pas d’obstacle et qui ne peuvent pas maintenir une distance physique devrait utiliser alterner précautions de contact/gouttelettes quel inclure les EPI suivants : gamours, blouse d’isolement, un masque chirurgical / chirurgical et une protection oculaire (lunettes ou écran facial).
Les TDR doivent utiliser te dernier Document d’orientation sur le dépistage des patients atteints de la COVID-19 sur le Ministry de HealthEst Site Web sur la COVID-19quel peut être adapté au besoin et approprié à des fins de dépistage.
Q: Si les TDR quittent leir lieu de travail pour visiter un dclinique ental, s’ils changent leur vêtement au retour?
R : Vêtements de protection (p. ex., blouses, blouses de laboratoire, chaussures de travail) ne doit pas être porté à l’extérieur du lieu de travail. Ils devraient être changé hors d’avant quitter le lieu de travail (p. ex.., visiter une clinique dentaire) et des vêtements de protection propres changés au retour. Les vêtements de protection doivent être changés au moins tous les jours et s’ils deviennent visiblement souilles ou contaminés de manière significative par des fluides ou des matériaux potentiellement infectieux.
Q: Si l’un de nos employés tombe malade, est-ce que tout le lieu de travail doit fermer pendant 14 jours?
Un: Si une personne (p. ex.., personnel, patient, visiteurs) qui se trouvait dans le le lieu de travail est testé positif à la COVID-19, Les TDR devraient contact leur bureau de santé publique local pour obtenir des conseils sur leur exposition potentielle et leurs implications pour la poursuite des travaux. Le ministère de la Santé aussi a direction pour Dépistage de la COVID-19 et retour au travail (dégagement) pour travailleurs de la santé.
Q: Beaucoup de gens travaillent dedans Deux rencontrèrentRes dans un laboratoire dentaire. Si cette distance physiquene pas pouvoir être rencontré, quoi alterner dispositions sont suffisants?
R: Lorsqu’une distance physique de deux mètres ne peut être atteinte, modifiere les mesures comprennent : échelonner les temps de travail, limiter le nombre de personnes présentes en même temps et utiliser des marquages au sol et des barrières pour gérer la circulation. Si la distanciation physique ne peut être maintenue ou si une barrière physique appropriée (p. ex. plexiglas) n’est pas en place, unppropriate EPI doit toujours être utilisé. Le Collège Conseils à l’intention des t.d. pour la reprise des activités répertorie l’EPI requis par paramètres sur le lieu de travail (voir le tableau 1).
Q : Les TDR peuvent-ils porter un masque non médical (p. ex., un revêtement en tissu) comme solution de rechange au masque chirurgical ou chirurgical?
Un: Le Collège ne recommande pas que les TDR utiliser non–médical (p. ex., un masque en tissu fait maison) masques comme alternative à procédure/masque chirurgicals. NLes masques médicaux peuvent ne pas fournir de protection contre les liquides ou ne pas filtrer les particules nécessaires pour protéger contre les agents pathogènes, tels que les virus. Ils ne sont pas pris en compte EPI.
Q: Quelle est la différence entre les masques chirurgicaux et les masques N95?
Lesmasques chirurgicaux etles masques N95 sont tous deux des EPI mais diffèrent à plusieurs égards. Les masques chirurgicaux sont des dispositifs lâches qui créent une barrière physique entre les bouche et nez de l’utilisateur et de l’environnement immédiat. Ils offrent à l’utilisateur une protection contre les grosses gouttelettes, les éclaboussures ou les pulvérisations de fluides corporels ou d’autres fluides dangereux. Ils n’offrent pas un niveau fiable de protection contre l’inhalation d’agents pathogènes en suspension dans l’air, tels que les virus ou les procédures génératrices d’aérosols.
Les masques N95 s’adaptent parfaitement au visage et filtrent les particules en suspension dans l’air pour protéger l’utilisateur . Ils offrent un niveau de protection plus élevé contre les virus et les bactéries lorsqu’ils sont correctement testés.
Pour plus d’informations, visitez l’infographie des Centers for Disease Control and Prevention (CDC) et du National Institute for Occupational Safety and Health (NIOSH): Comprendre la différence entre les masques chirurgicaux et les masques N95.
Q: Les masques N95 (ou l’équivalent selon Santé Canada) nécessitent-ils des tests d’ajustement?
R : Oui, les masques N95 nécessitent des tests d’ajustement. Les tests d’ajustement confirment que le masque forme un joint étanche sur le visage de l’utilisateur. Lorsqu’un le masque ne s’adapte pas correctement, une partie de l’air peut contourner le filtre du masqueet entrer dans leflux d’air respirable par des ruptures dans le sceau du masque le long des États-Unisle visage de er. Si cela se produit, ils peuvent être exposés à des agents pathogènes nocifs dans l’environnement.
Lemembre du personnel qui est tenu de porter un masque N95 doit être testé pour chaque marque ou modèle, sauf indication contraire du fabricant.
Q: Où les RDT peuvent-ils obtenir formation sur les tests d’ajustement N95 ?
R : Certains fabricants ou entreprises fournissent des tests d’ajustement tels que Sécurité du cabinet dentaire, Sécurité Levitt, L’ Gillin & Associés Inc., Test d’ajustement en zone chaude, Martech Groupe, Enviro EH&S Consulting Inc.et Sécurité des partenaires. De plus, le service de santé au travail de l’hôpital local peut fournir des séances de tests d’ajustement.
Q: Pouvoir amélioré/amélioré manuellementd masques chirurgicaux (p. ex., en ajoutant des fils et des clips) être utilisé comme une alternative à Masques N95 ?
R : Les masques o nly qui peuvent être utilisés comme alternative aux masques N95 sont ceux qui ont été approuvé par Health Canada.
Q: Si un lieu de travail ne pas pouvoir acquérir Masques N95 pour aérosol–Générer Procédures comment devraient-ils procéder?
Un: Selon le médecin hygiéniste en chef (CMOH), un masque N95 n’est pas requis pour tous les procédures génératrices d’aérosols. Uns spécifié dans le Retourà la pratique delapratique,
- wearing un N95 mdemander est requis si des aérosols seront générés sur des prothèses, des dispositifs ou des articles qui ont été en contact direct avec les patients qui ont fait l’effet d’un dépistage de la COVID-19 ou qui ont été testés positifs à la COVID-19.
- woreilles un Masque N95 est optionnel si aérosols sera généréd sur des prothèses, des dispositifs ou des articles qui ont été en contact direct avec des patients qui ont été dépistés ou testés Négatif pour la COVID-19.
- Porter un Le masque N95 peut ne pas être requis wici Generated les aérosols sont contenus et il n’y a pas d’exposition (p. ex., isolé ou entièrement scellé boîte de confinement).
Les cas où ces lignes directrices ne peuvent pas être respectées doivent être référésà un autre praticien. Lorsque les masques N95 sont facultatifs, les TDR doivent faire preuve de jugement professionnel pour tenir compte des risques. Par exemple, une personne qui fait l’objet d’un groupe à risque élevé (p. ex., qui a un problème de santé sous-jacent) peut choisir de référer les procédures génératrices d’aérosols à un autre praticien lorsqu’il y a exposition à des aérosols.
Q: How long devrait le nettoyage et la désinfection de l’espace être retardé Desaérosols seront générés sur des prothèses, des dispositifs ou des articles qui ont été en contact direct avec des patients qui ont été dépistés ou testés positifs à la COVID-19?
R : Un délai suffisant entre les procédures génératrices d’aérosols et le nettoyage et la désinfection de l’espace est nécessaire pour permettre une dilution de 99,9 % d’un aérosol (i. e., élimination ou décantation d’aérosols contaminés ou potentiellement contaminés). Pendant ce temps, le l’espace où se déroulent les procédures génératrices d’aérosols doit être intact et libéré avec les portes fermées si une boîte de confinement scellée n’a pas été utilisé. Si une boîte de confinement scellée a été utilisée, laissez la boîte de confinement intacte pendant le temps de retard.
Le temps de retard peut être calculé sur la base de Air Changements par heure (ACH). Si l’ACH n’est pas connu, le nettoyage et la désinfection de l’espace doivent être retardés d’au moins trois heures. Si l’ACH est connu ou calculé par un professionnel du chauffage, de la ventilation et de la climatisation (CVC), le temps de retard peut être trouvé dans le tableau ci-dessous.
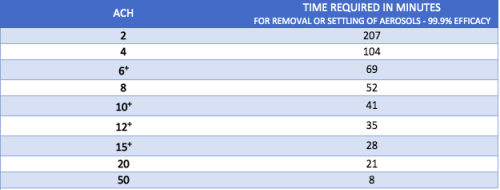
Adapté de Guidelines for Environmental Infection Control in Health-Care Facilities, 2003, Centers for Disease Control and Prevention (CDC). https://www.cdc.gov/infectioncontrol/guidelines/environmental/appendix/air.html
Si une boîte de confinement avec aspiration est utilisée, le délai pour nettoyer et désinfecter la boîte de confinement et d’autres zones exposées peut être réduit par rapport à une boîte de confinement sans aspiration. Le délai réduit doit être déterminé en fonction de l’ACH.
Q : Pourquoi le CDTO n’empêche-t-il pas les TDR de voir les patients ?
R : Les utilisateursdevraient pouvoir accéder au les services de santé qu’un TDR est formé pourfournir. Lorsqu’il s’agit de soins en personne, quel que soit le lieu de travail, leCollège compte sur les TDR pour utiliser leur jugement professionnel afin d’évaluer à la fois les risques et les avantages pour le patient et pour lui-même.
Là où le Collège empêche le TDR de voir les patients, c’est ils ne peuvent pas satisfaire aux exigencesdu Collège (c.-à-d. normes et aviset guide de retour à la pratique) et de l’ Exigences opérationnelles du ministère de la Santé en matière de COVID-19 : Redémarrage du secteur de la santé. Dans ce cas,les TDR sont invités à référer à un autre praticien dans la mesure du possible.
Q : L’Ordre recommande-t-il que les TDR se fassent tester pour la COVID-19 avant de retourner au travail?
Un: L’Ordre recommande que les TDR se font tester s’ils craignent d’avoir été exposés à la COVID-19 ou de présenter l’un des symptômes. Il y a centres d’évaluation situés dans l’ensemble de la province qui effectuent le test.
Compte tenu d’une période d’incubation allant jusqu’à 14 jours, un résultat de test négatif chez une personne sans symptômes ne devrait pas être utilisé pour exclure la COVID-19. Il est également possible que le la personne n’était pas infectée au moment où l’échantillon a été prélevé et a contracté la COVID-19 depuis la date du test.
